
ごあいさつ

放射線治療技術部には、4名の診療放射線技師が所属しており、放射線治療医2名、看護師1名、受付クラーク1名と連携を密に取りながら、質の高い治療を受けて頂けるように取り組んでいます。この8名のスタッフは全員、専従で業務をしているので、安心して治療を受けていただけます。
ご質問やご相談があれば、いつでも気軽にお声掛けください。
放射線治療技術部 部長
藤田 秀樹
特色
高性能の放射線治療装置(リニアック)を導入し、通常の放射線治療に加え、定位放射線治療や強度変調放射線治療といった高精度の放射線治療を積極的に行っています。
スタッフ全員が学会や研究会、セミナー等に積極的に参加して、学んだ技術や情報を取り入れるとともに、臨床研究にも取り組み、技術と質の向上に努めています。

装置
リニアック:Varian社製 True Beam 1台
放射線治療計画装置:Varian社製 Eclipse Version16.0 3台
放射線治療計画用CT:シーメンス社製 go.Sim 32列 1台
治療計画支援ソフトウェア:シーメンス社製 SyngoVia RT Image Suite
光学的患者ポジショニングシステム:VisionRT社製 Align RT
放射線治療部門情報システム:富士フイルムTheraRIS 5台
スタッフ
放射線治療室 2名
・専従診療放射線技師(放射線治療専門放射線技師、放射線治療品質管理士)
・専従診療放射線技師
放射線治療品質管理室 2名
・専従診療放射線技師(医学物理士、放射線治療専門放射線技師、第1種放射線取扱主任者)
・専従診療放射線技師
高精度放射線治療
強度変調放射線治療(IMRT:Intensity Modulated Radiation Therapy)
従来の方法では、腫瘍(がん)と正常組織が複雑に近接する場合、腫瘍に十分な放射線を照射することはできませんでした。これを克服するために開発された照射方法がIMRTです。IMRTは、専用の治療計画用コンピュータを用いて放射線強度を細かく調整することによって、腫瘍に対して集中的に照射するとこができます。この方法を用いることで、正常組織の被曝を減らし、かつ、腫瘍への照射線量を増やすことができるので、副作用を軽減しながら治療成績の向上を目指すことができます。
※IMRTを行うためには、専任の医師2名以上、専任の診療放射線技師1名以上、さらに精度管理を行う専任のスタッフが1名以上必要とされています。
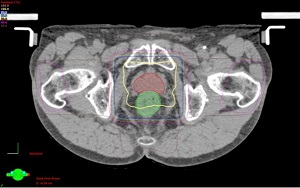 従来の4方向照射の線量分布図
従来の4方向照射の線量分布図従来の方法では、前立腺(赤色)に十分な放射線(黄色の範囲)を照射しようとすれば、直腸(緑色)にもたくさんあたってしまいます。
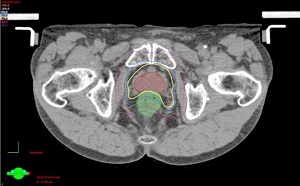 IMRTの線量分布図
IMRTの線量分布図IMRTでは、前立腺の形状に合わせて放射線を照射することができる(赤色に黄色の範囲がフィットしている)ので、直腸へはわずかしかあたりません。
当院のIMRTは、360度全方向から連続して照射するVMAT(Volumetric Modulated Arc Therapy)という技術を駆使しており、5方向や7方向から照射する一般的なIMRTより1回の照射時間が短くてすみ、照射中の動きによるズレも最小限に抑えられます。
通常は、ガントリを2回転させます。その間にマルチリーフコリメータ(MLC)を細かく動かして、ビームに強弱を付けることで、良好な線量分布が得られます。
しかし、ガントリのスピード、放射線出力の変動、MLCのスピード、停止位置など少しでも誤差がある場合は、良好な線量分布は得られません。
そのため、装置の管理は必須であり、装置の管理を行うことで品質を保証する必要があります。
さらに、この線量分布はシミュレーションの結果であり、実際にこのような線量分布が得られるかどうかの確認も必要になります。ファントムを人体に見立て、放射線線量計や線量評価用フィルム、二次元半導体検出器(MapCheck、EPID)などを使って実際にファントム内の放射線量やその分布を測定し、治療計画の検証を行わなければなりません。
初回の診察から治療開始まで約2週間かかります。初回の診察後、体を固定するプラスティック製のカバーを作成します。後日CT撮影を行い、その画像を元にコンピュータで治療計画を立てます。通常の治療計画と異なり、細かなMLCの動きを計算するため、治療計画に約10日かかります。さらに、治療計画の検証が必要となるため、通常の治療より時間を要します。
定位放射線治療(SRT:Stereotactic Radiotherapy)
5cm以下の小さな腫瘍に対して、一度に大線量のX線を集中的に多方向から照射する方法で、治癒率の向上と副作用の低減をはかることができます。治療期間は3日から4日で通常の放射線治療同様に痛みを伴うことなく、ご高齢の方でも安心して治療を受けることができます。
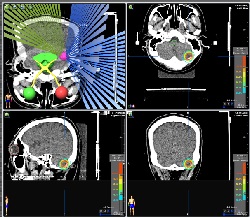 脳定位照射
脳定位照射BrainLab社製治療計画装置(iPlan)を利用することによって、照射したくない所を避けて、照射したいところにだけ集中させるような入射角度や照射範囲の設定が容易にできます。
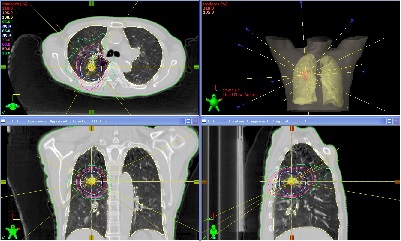 肺定位照射
肺定位照射主に原発性肺癌と転移性肺癌が対象となります。
呼吸同期照射
呼吸に伴って腫瘍が動く場合、患者さんご自身に息を止めてもらって、腫瘍が止まっている状態のときに照射したり、呼吸を検知する仕組み(RPM:Real-time Position Management System)を使って、息を吐いたときだけ照射したりすることで、照射範囲を小さく設定でき、不必要な場所に放射線があたらないようにします。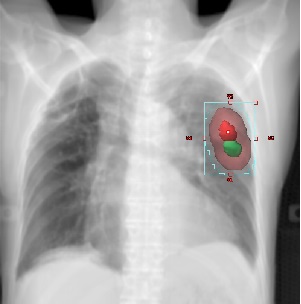
同期を行わない場合の照射範囲
呼吸しながら照射する場合、息を吐いたときの腫瘍の位置(赤色部分)と息を吸ったときの腫瘍の位置(緑色部分)を含めるように照射範囲(水色部分)を設定しないと、腫瘍に十分な放射線があたりません。そのため、不必要なところにも放射線があたってしまいます。
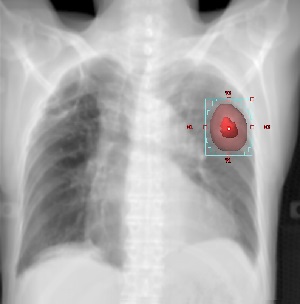
同期を行う場合の照射範囲
息を吐いているときだけ照射する場合は、照射範囲が小さく設定でき、副作用も低減できます。
画像誘導放射線治療(IGRT)
体の表面につけたマークを基に正確に位置合わせをしても、照射位置が少しずれてしまう場合があります。リニアックに付属しているX線撮影装置を利用して、照射直前に2方向からの撮影やCTを撮影し、その画像と治療計画の画像を比較することによって、ズレがあった場合でもそれを補整してから照射することができます。さらに、肺の腫瘍など動きやすい部位では、照射中にも照射位置と腫瘍の位置関係を画像で捉え、正確に照射されていることを確認しながら治療を行うことで、照射位置精度を上げることができます。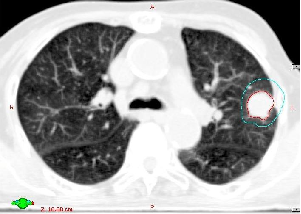
治療計画上の照射位置
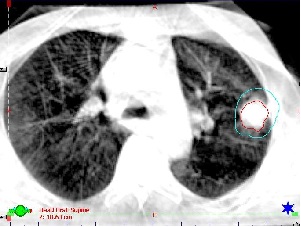
照射直前のCT画像
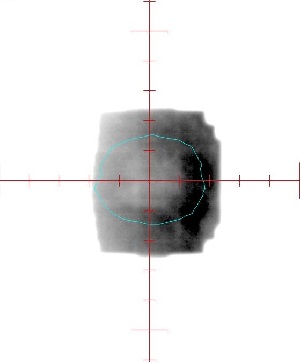
照射中の確認画像
照射中も腫瘍に正確に放射線があたっていることを確認できます。
乳房温存術後照射
Irregular Surface Compensator(ISC)という照射技術を利用し、放射線を照射したいところにはより均一に、照射したくないところにはできるだけ少なくなるように調整し、治療効果を高めるとともに副作用の低減をはかっています。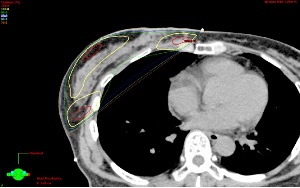
従来の方法
設定した線量があたっていることを示す黄色の範囲が少なく、不必要にあたりすぎている赤色の部分が見られます。
ISCを使った照射法
黄色の範囲が全体に広がっており、放射線が均一にあたっていることを示します。赤色の部分は見られず、従来の方法より副作用を低減することができます。
このような高い精度が要求される治療の場合、日々の日常点検から治療計画の検証、実際の治療に至るまで、マンパワーが必要です。
放射線照射業務
毎日の照射
正確な位置合わせを行い、治療計画通りに照射を行います。患者さんの観察・記録
看護師と協力して、副作用の観察など患者さんの状態を確認、記録するとともに医師に報告します。安全管理および保守点検
放射線の安全管理を行うとともに治療装置に不備がないか照射ごとに確認し、放射線品質管理室のスタッフとともに保守管理を行います。放射線品質管理業務
日常点検の実施
始業前点検に加え、品質管理プログラムに則って定期点検を実施します。装置の精度管理
高精度放射線治療を維持するために、線量計やフィルムなどを利用して、放射線の量、照射中心、照射範囲などを測定して装置の精度を保証します。品質管理プログラムを作成して、独自に開発したソフトウェアなどを利用して精度評価を行います。放射線治療計画および治療計画の支援
放射線治療医と連携して治療計画を行ったり、物理的・技術的側面から治療計画をサポートしたりします。治療計画検証
作成された治療計画が実際の治療に適合するかの確認を行います。電離箱線量計や二次元半導体検出器(MapCHECK、Portal Dosimetry)、ガフクロミックフィルムなどを利用して線量や線量分布の検証を行います。
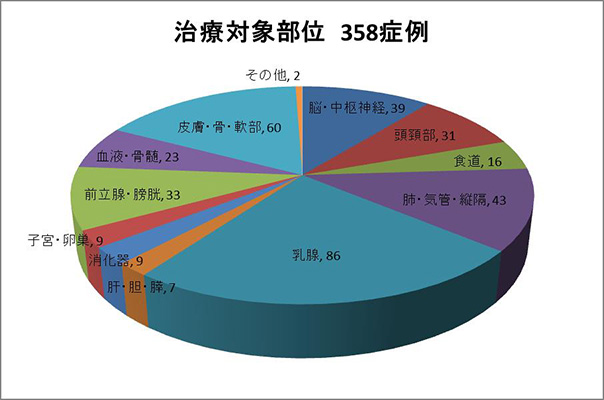
治療実績
| 新規患者数 | 照射件数 | IMRT | 体幹部定位放射線治療 | 脳定位放射線治療 | |
|---|---|---|---|---|---|
| 2022年度 | 316人 | 6,385件 | 79件 | 15件(肺:14件、肝臓:1件) | 24件 |
| 2021年度 | 317人 | 6,634件 | 83件 | 肺:7件 | 10件 |
| 2020年度 | 329人 | 7,245件 | 92件 | 14件(肺:11件、肝臓:3件) | 13件 |
2022年度 治療対象部位
取り組み
精度の高い治療を維持するために、品質管理を徹底しています。
安心して治療を受けて頂けるように、常時2名以上の診療放射線技師で位置決めや照射を行っています。
不安や疑問があれば、いつでも対応できるように、スタッフ全員で情報を共有して患者さんをサポートするように心掛けています。
各診療科、地域の医療施設と連携を図り、個々の患者さんに最適な治療法を選択しています。
最新の情報や知識・技術を得るために学会や研修会へ積極的に参加しています。
副作用が少なく治療効果の高い照射技術の研究や品質管理に必要なソフトウェアの開発などを行っています。
今後も質の高い放射線治療を提供し、信頼されご満足頂けるように取り組んでいきたいと考えております。
学生実習指導施設、卒業研究指導施設
実践で役に立つ診療放射線技師を育成するために、放射線治療専門技師や医学物理士、放射線取扱主任者の有資格者が中心となり学生の指導を行っています。照射業務、接遇を中心に品質管理業務、放射線の取り扱いを実際に体験し、習得してもらいます。また、大学で学んだ放射線物理学、放射線計測学、放射線機器工学、放射線生物学などの知識が実務の中でどのように生かされているかを学んでもらいます。
卒業研究に対しては、学生自身で設定した課題について、ファントムや線量計を使って物理的データを取得してもらい、学内研究発表会における研究成果の発表および卒業論文の作成をサポートしています。



